Antihistaminiques et risque de démence : les dangers à long terme des effets anticholinergiques
 févr., 19 2026
févr., 19 2026
Outil de comparaison des antihistaminiques
Comparez les antihistaminiques
Sélectionnez un antihistaminique pour voir son niveau de risque cognitif et les alternatives recommandées.
Résultats de la comparaison
Informations sur l'antihistaminique
Nom :
Génération :
Activité anticholinergique :
Score anticholinergique (ACB) :
Recommandé pour les seniors :
Alternatives recommandées
Les antihistaminiques de première génération (diphenhydramine, doxylamine, chlorphéniramine) sont classés comme à éviter chez les personnes de 65 ans et plus par les critères Beers 2023 en raison de leur risque cognitif à long terme.
Beaucoup de personnes âgées prennent des antihistaminiques tous les soirs pour dormir. Ils les trouvent efficaces, bon marché, et disponibles sans ordonnance. Mais derrière cette solution simple se cache un risque silencieux : une association possible avec la démence. Ce n’est pas une théorie farfelue. C’est une préoccupation sérieuse, soutenue par des décennies de recherche et des recommandations médicales officielles.
Quels antihistaminiques posent problème ?
Il existe deux grandes familles d’antihistaminiques. Les premières générations - comme la diphenhydramine (Benadryl), la doxylamine (Unisom) ou le chlorphéniramine - traversent la barrière hémato-encéphalique. Elles bloquent non seulement l’histamine, responsable des allergies, mais aussi l’acétylcholine, un neurotransmetteur essentiel pour la mémoire et l’apprentissage. C’est ce qu’on appelle un effet anticholinergique.
Les secondes générations - comme la loratadine (Claritin), la cetirizine (Zyrtec) ou la fexofenadine (Allegra) - ont été conçues pour ne pas franchir cette barrière. Leur action reste limitée aux allergies, sans impact majeur sur le cerveau. La différence est énorme : les premières générations ont une activité anticholinergique 100 à 1 000 fois plus forte que les secondes.
Les études : un tableau complexe
En 2015, une étude majeure publiée dans JAMA Internal Medicine a alerté la communauté médicale. Elle a suivi plus de 3 400 personnes âgées de 65 ans et plus sur 10 ans. Résultat : une exposition prolongée à des médicaments anticholinergiques - dont certains antihistaminiques - était liée à un risque accru de démence. Mais attention : ce risque était surtout associé aux antidépresseurs, aux médicaments contre la vessie hyperactive et aux traitements contre la maladie de Parkinson. Pour les antihistaminiques, le risque n’était pas statistiquement significatif.
Une étude de 2022, publiée dans Frontiers in Aging Neuroscience, a examiné près de 9 000 seniors. Les utilisateurs de premières générations avaient un taux de démence de 3,83 %, contre 1 % pour ceux qui prenaient des secondes générations. Mais même là, après ajustement des autres facteurs, le risque n’était pas plus élevé. Pas de lien direct prouvé.
En 2019, une autre analyse dans JAMA Internal Medicine a montré que les antihistaminiques n’augmentaient pas le risque de démence, contrairement à d’autres classes de médicaments. Pourtant, une méta-analyse de 2021 dans Age and Ageing a regroupé tous les anticholinergiques ensemble et a trouvé une augmentation de 46 % du risque. La confusion vient de là : on ne distingue pas assez entre les médicaments.
Le consensus médical : éviter les premières générations
Malgré les données contradictoires, les experts ne se trompent pas sur les recommandations. Le critère Beers 2023 de la Société américaine de gériatrie classe les antihistaminiques de première génération comme « à éviter absolument » chez les personnes de 65 ans et plus. C’est la plus haute recommandation possible (niveau A). Pourquoi ? Parce que même si la preuve directe est floue, le mécanisme biologique est clair : bloquer l’acétylcholine dans le cerveau, c’est comme éteindre les lumières d’une bibliothèque. Ça n’empêche pas d’être fatigué, mais ça fragilise les circuits de la mémoire à long terme.
En Europe, l’Agence européenne des médicaments (EMA) a demandé en 2022 que les notices des antihistaminiques mentionnent explicitement les « effets cognitifs potentiels à long terme ». Ce n’est pas une alerte de crise, mais un avertissement prudent.
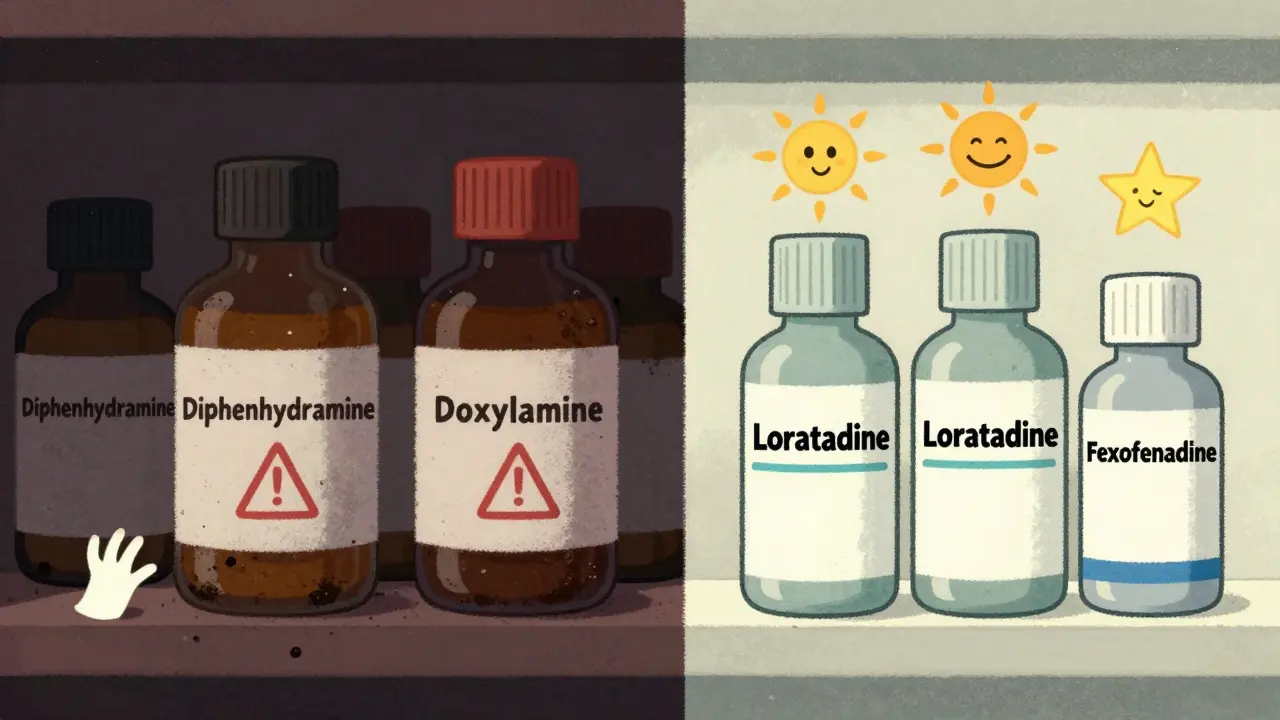
Le problème réel : l’ignorance des patients
Les études sont complexes, mais la réalité des patients est simple : 42 % des personnes de 65 ans et plus en France utilisent un antihistaminique de première génération pour dormir. Et 78 % d’entre elles ignorent qu’il s’agit d’un médicament anticholinergique.
Sur les forums, les témoignages sont édifiants. Une utilisatrice de Reddit, u/ElderCareAdvocate, a constaté que 83 % de ses clients âgés prenaient du Benadryl chaque nuit. Un commentaire sur Drugs.com dit : « J’ai pris ça pendant 15 ans. Maintenant, ma mère a de la démence. Je me demande si c’est lié. »
Le problème n’est pas seulement médical. C’est culturel. Les antihistaminiques sont vendus comme des somnifères « naturels ». Ils sont dans les rayons des pharmacies, à côté des vitamines. Personne ne les considère comme un vrai médicament. Pourtant, ils agissent sur le cerveau. Et leur effet s’accumule.
Les alternatives : mieux dormir sans risque
Il existe des solutions plus sûres. La thérapie cognitivo-comportementale pour l’insomnie (CBT-I) est la plus efficace. Des méta-analyses montrent qu’elle aide 70 à 80 % des personnes âgées à améliorer leur sommeil. Le problème ? Elle est rarement accessible. En France, le délai moyen pour un rendez-vous est de huit semaines. Et les remboursements sont faibles.
Les alternatives pharmacologiques existent aussi. La doxépine (Silenor), un antidépresseur à faible dose, est approuvée pour l’insomnie et a un score anticholinergique très bas (ACB 1). Les antihistaminiques de seconde génération ne provoquent pas de somnolence, donc ils ne sont pas adaptés pour dormir. Mais il y a d’autres options : la mélatonine, les techniques de relaxation, la régularité du rythme veille-sommeil.

Que faire maintenant ?
Si vous ou un proche prenez un antihistaminique de première génération pour dormir depuis plusieurs mois, il est temps d’agir.
- Ne l’arrêtez pas brutalement. La privation de sommeil peut être dangereuse.
- Consultez votre médecin ou votre pharmacien. Montrez-lui la liste de vos médicaments.
- Demandez une alternative : fexofenadine, loratadine, ou un plan non médicamenteux pour dormir mieux.
- Si vous avez un antihistaminique dans votre armoire à pharmacie, lisez la composition. Si c’est de la diphenhydramine ou de la doxylamine, c’est un signal d’alerte.
Les médicaments ne sont pas innocents, même s’ils sont sans ordonnance. Ce n’est pas la peur qui doit vous guider, mais la connaissance. Et la bonne nouvelle ? Changer de médicament peut se faire sans sacrifier le sommeil.
Le futur : des recherches en cours
Une étude majeure, l’ABCO, a commencé en 2023 avec 5 000 participants âgés de 60 ans et plus. Elle suivra leur santé cognitive pendant 10 ans, avec un suivi précis de chaque médicament pris. Les résultats devraient apporter des réponses plus claires d’ici 2033.
En attendant, la FDA et l’EMA continuent d’évaluer les données. La prochaine mise à jour des critères Beers, prévue pour juin 2024, pourrait renforcer encore les recommandations contre les antihistaminiques de première génération.
Les antihistaminiques de seconde génération comme Claritin ou Zyrtec augmentent-ils le risque de démence ?
Non, les antihistaminiques de seconde génération - comme la loratadine, la cetirizine ou la fexofenadine - n’ont pas d’effet anticholinergique significatif sur le cerveau. Ils sont conçus pour ne pas traverser la barrière hémato-encéphalique. Les études montrent qu’ils ne sont pas associés à un risque accru de démence. Ils sont la meilleure alternative pour les personnes âgées qui ont besoin d’un traitement contre les allergies sans compromettre leur mémoire.
Pourquoi les médecins prescrivent-ils encore du Benadryl aux seniors ?
Parce que c’est bon marché, facile à trouver, et que beaucoup de médecins n’ont pas été formés aux risques anticholinergiques. De plus, les patients demandent souvent un somnifère rapide, et Benadryl semble efficace à court terme. Mais les directives médicales modernes, comme les critères Beers 2023, recommandent d’arrêter cette pratique. Le problème, c’est que la mise en œuvre prend du temps.
Est-ce que prendre un antihistaminique une fois par semaine est dangereux ?
Un usage ponctuel, comme pour une allergie saisonnière ou une nuit de mauvais sommeil, n’est pas dangereux. Le risque vient de l’exposition chronique : plusieurs fois par semaine, pendant des mois ou des années. C’est l’accumulation qui affaiblit les circuits cérébraux. Un usage rare ne pose pas de problème, mais un usage régulier, même à faible dose, peut avoir des conséquences à long terme.
Les médicaments en vente libre ont-ils des avertissements sur la démence ?
Aux États-Unis, les produits en vente libre comme Benadryl ne mentionnent que « peut provoquer de la somnolence ». En Europe, depuis 2022, les notices doivent inclure une mention sur les « effets cognitifs potentiels avec une utilisation prolongée ». En France, la mise à jour des notices est en cours, mais elle n’est pas encore uniforme. Il faut donc lire attentivement la composition, pas seulement les avertissements.
Quel est le meilleur remède naturel pour dormir sans risque anticholinergique ?
La thérapie cognitivo-comportementale pour l’insomnie (CBT-I) est la plus efficace, avec des résultats durables pour 70 à 80 % des personnes âgées. Si ce n’est pas accessible, la mélatonine (à faible dose, 0,5-1 mg) peut aider à réguler le rythme veille-sommeil. Mais surtout : fixez un horaire de coucher, évitez les écrans avant de dormir, et gardez une chambre fraîche et sombre. Ces gestes simples sont souvent plus efficaces que tout médicament.
Francine Gaviola
février 20, 2026 AT 13:59Je trouve ça fou comment on prend des trucs comme le Benadryl comme si c’était du thé à la camomille. Moi, j’ai vu ma mère en prendre pendant 12 ans pour dormir, et elle a commencé à confondre les noms des gens. Pas de démence diagnostiquée, mais des trous de mémoire… franchement, j’aurais préféré qu’on lui parle de CBT-I avant. C’est pas magique, mais au moins, ça ne tue pas lentement le cerveau.
Jean-Baptiste Deregnaucourt
février 22, 2026 AT 09:49ÉCOUTEZ MOI BIEN : LES PHARMACIES SONT DES USINES À DÉMENCE !!!! On vend des pilules qui effacent la mémoire comme des bonbons, et personne ne dit rien !!!!! Les laboratoires savent, les médecins savent, mais ils gardent le silence parce que ça rapporte !!!!! J’ai un oncle qui a perdu 80 % de sa mémoire après 10 ans de doxylamine !!!!! C’EST UN CRIME !!!!!
Tammy and JC Gauthier
février 22, 2026 AT 12:17Je voudrais juste ajouter un point souvent oublié : les antihistaminiques de première génération ne sont pas seulement dangereux pour la mémoire, ils augmentent aussi le risque de chutes chez les seniors, parce qu’ils provoquent une hypotension orthostatique et une désorientation temporaire. J’ai travaillé en EHPAD pendant 15 ans, et je peux vous dire que 30 % des chutes graves chez nos résidents étaient liées à ces médicaments. On les donne parce que c’est facile, mais c’est un vrai piège. Il faut former les soignants, les familles, et surtout, les patients. La connaissance, c’est la première ligne de défense.
marie-aurore PETIT
février 23, 2026 AT 04:38moi j’ai arrêté le benadryl après avoir lu un truc sur reddit, j’ai cru que c’etait juste un truc de fou mais non, j’ai demandé à mon pharma et il m’a dit “oui madame, vous avez raison” 😅 j’ai changé pour la cetirizine et je dors aussi bien, sans ce lourd sentiment de “brain fog” le matin. merci pour l’article, vraiment!
Mélanie Timoneda
février 23, 2026 AT 17:35je comprends pas pourquoi on a peur de parler de ça. on a tous un parent, un voisin, un ami qui prend ça. et pourtant, on dit “bah c’est sans ordonnance donc ça va”. mais c’est pas vrai. c’est comme boire un verre de vin tous les soirs : ça semble inoffensif, mais à long terme, ça change tout. je crois qu’on a juste peur de l’idée qu’on a été trompé. et c’est dur à accepter.
Ludovic Briday
février 24, 2026 AT 04:34La complexité du sujet réside dans le fait que les études ne sont pas contradictoires, elles sont incomplètes. Les données épidémiologiques montrent une corrélation, pas une causalité directe. Mais en clinique, on observe une régression cognitive chez les patients qui arrêtent les anticholinergiques chroniques. Cela suggère un effet cumulatif, même subclinique. Le modèle de risque doit intégrer la durée d’exposition, la dose quotidienne, et la polymorphisme génétique du métabolisme. Il est donc illusoire de vouloir simplifier cette problématique à une dichotomie “bon/méchant”.
Aurelien Laine
février 25, 2026 AT 01:22Le vrai problème, c’est l’accessibilité. La CBT-I, c’est top, mais en province, tu attends 6 mois pour un rendez-vous. Et même si tu l’as, tu dois payer 70 € la séance. Les médecins généralistes, eux, n’ont pas le temps de faire du conseil comportemental. Donc ils prescrivent le Benadryl. Pas par malveillance, mais par manque de ressources. Il faut des politiques publiques, pas juste des avertissements sur les notices.
Lindsey R. Désir
février 25, 2026 AT 23:49Je suis étonnée que personne ne parle du rôle des pharmacies. Quand je demande un somnifère, on me donne le Benadryl sans même me demander pourquoi je le veux. C’est comme si on avait un script : “insomnie = antihistaminique”. Aucun conseil, aucune alternative. Et pourtant, les pharmaciens sont formés. C’est un système qui fonctionne à l’automatisme. Il faudrait une obligation de conseil, même pour les OTC.
Laetitia Ple
février 27, 2026 AT 19:05Oh, donc maintenant les médicaments sans ordonnance sont des armes chimiques ? Je suis navrée, mais si vous voulez dormir, vous avez deux choix : soit vous prenez un truc qui marche, soit vous vous couchez à 21h en vous disant que vous n’avez pas le droit d’être fatigué. La vraie question, c’est : pourquoi on attend que les gens soient vieux pour leur dire de prendre soin d’eux ?
Julien Doiron
février 28, 2026 AT 19:24Je suis certain que cette histoire d’antihistaminiques et de démence est une manipulation des laboratoires pour vendre des traitements coûteux. Les études “scientifiques” sont financées par les géants du médicament. Le vrai danger, c’est la CBT-I : elle est gratuite, elle ne rapporte rien, donc elle est dénigrée. Les gouvernements veulent que vous croyiez que la mémoire se perd par hasard, alors qu’en réalité, c’est un plan pour vous rendre dépendants de leurs pilules. Regardez les notices : elles disent “effets cognitifs potentiels”… c’est un aveu. Ils savent. Ils le cachent. Et vous, vous les croyez.
Louis Ferdinand
mars 1, 2026 AT 18:11Mon père a arrêté le Benadryl il y a deux ans. Il a mis trois semaines à s’adapter. Il a dormi moins au début. Puis il a trouvé un rythme. Aujourd’hui, il n’a plus de somnifère. Il lit, il boit une tisane, il éteint les lumières à 22h. Il dit qu’il rêve mieux. Pas besoin de chimie. Juste de discipline. Et d’un peu de patience.